La notable recuperación de una mujer con cáncer de colon avanzado, tras un tratamiento con células de su propio sistema inmunológico, puede conducir a nuevas expectativas para miles de pacientes con cáncer de colon o de páncreas, según informan los investigadores.
Su tratamiento fue el primero en dirigirse a una mutación común del cáncer que los científicos han tratado de atacar durante décadas. Hasta ahora, esa mutación había sido a prueba de balas, tan resistente a cada intento de tratamiento que los científicos la habían descrito como «intratable».
Un artículo sobre el tema, escrito por un equipo dirigido por el Dr. Steven A. Rosenberg, jefe de cirugía en el Instituto Nacional del Cáncer, fue publicado en The New England Journal of Medicine.
La paciente, Celine Ryan, de 50 años, ingeniera, programadora de bases de datos y madre de cinco hijos, tiene una composición genética inusual que permite que el tratamiento funcione. Ahora está libre de cáncer, aunque no se considera curada.
El tratamiento fue una forma de inmunoterapia que “alista” al sistema inmunológico del paciente para combatir la enfermedad. Este campo está revolucionando el tratamiento del cáncer.
Un experimento sobre un paciente no puede determinar si un tratamiento será efectivo en otros, pero los médicos dijeron que los resultados tenían el potencial de ayudar a más personas.
«Esto tiene enormes implicaciones», dijo el Dr. Carl H. June, de la Universidad de Pensilvania, en una entrevista. No formó parte del estudio, pero escribió un editorial que lo acompaña en la revista.
El Dr. June dijo que la investigación fue la primera en atacar con éxito un defecto en un gen llamado KRAS, importante dado lo común de sus mutaciones. «Cada uno de los pacientes de cáncer de páncreas tiene KRAS», dijo el Dr. June, y agregó que la industria farmacéutica ha gastado miles de millones intentando sin éxito atacar KRAS.
Sin embargo, dijo, la gran pregunta es si este caso es «uno en un millón, o algo que puede ser replicado y sobre lo que se puede edificar».
Se espera que alrededor de 53.000 casos de cáncer de páncreas se produzcan en los Estados Unidos este año, llegando a cerca de 42.000 muertes. Es uno de los cánceres más letales: menos del 10 por ciento de los pacientes sobreviven cinco años. En todo el mundo, acabó con la vida de unas 330.000 personas sólo en 2012, el año más reciente con estadísticas mundiales disponibles.
Además, entre un 30 y un 50 por ciento de los cánceres colorrectales tienen mutaciones KRAS, y alrededor del 13 por ciento tienen la misma mutación que la de la Sra. Ryan. En los Estados Unidos, se esperan alrededor de 95.000 casos de cáncer de colon y 39.000 casos de cáncer de recto en 2016, y 49.000 muertes de las dos formas combinadas. En todo el mundo, hubo 1,4 millones de casos y 694.000 muertes en 2012.
El nuevo descubrimiento no podría haber sido posible, o al menos no ahora, sin la persistencia de Ryan. Los investigadores negaron su solicitud para ingresar en el ensayo clínico dos veces, diciendo que sus tumores no eran lo suficientemente grandes, según explicó. Pero ella se negó a darse por vencida y finalmente fue admitida.
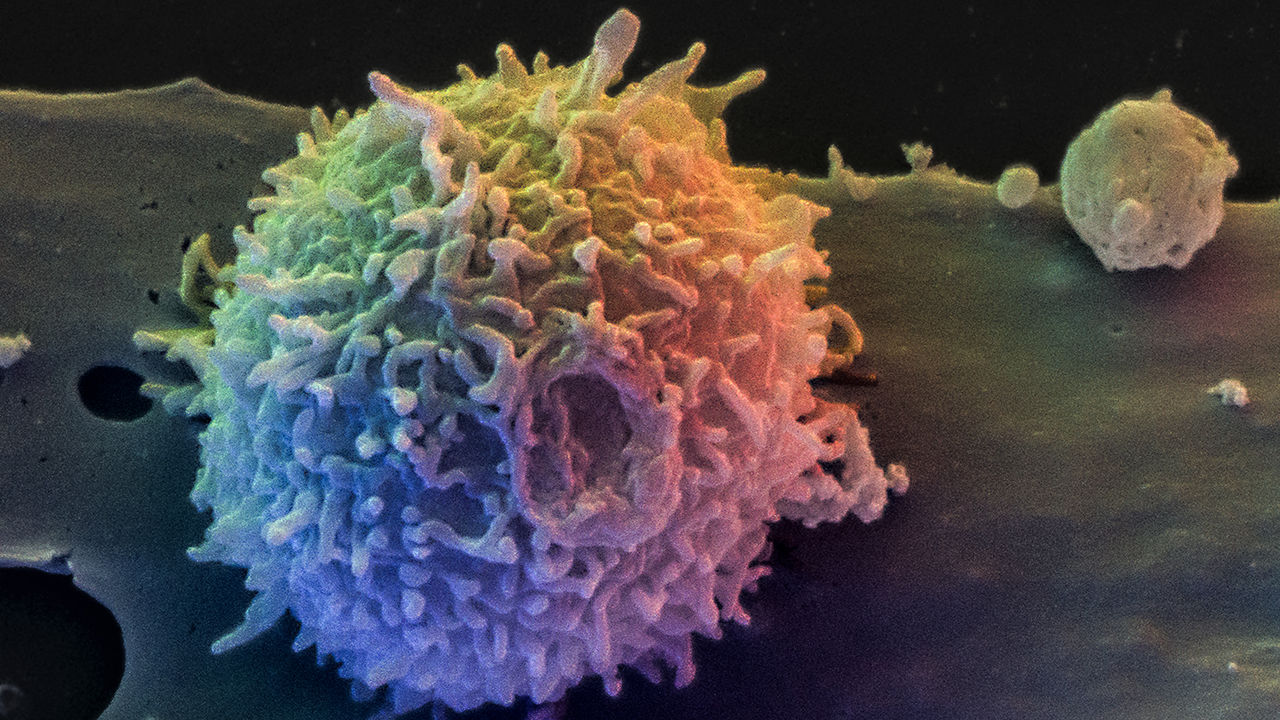
La investigación involucró unas células tumorales que combaten el cáncer llamadas linfocitos infiltrantes de tumores, o LITs. Estos son los glóbulos blancos que rodean a los tumores, una señal de que el sistema inmunológico está tratando de atacar el cáncer. El Dr. Rosenberg ha estado estudiando LITs durante décadas, con el objetivo de mejorar su capacidad para combatir la enfermedad y usarla como tratamiento.
Según explicó el Rd. Rosenberg, un intento de tratar a otro paciente con tumores similares a los de la Sra. Ryan no funcionó, casi con toda seguridad porque los investigadores no pudieron producir LITs suficientes.
Hasta ahora, las células han funcionado mejor contra el melanoma avanzado, una forma mortal de cáncer de piel. Al extraer LITs de los tumores, multiplicarlos en el laboratorio y luego devolverlos al paciente, el equipo del Dr. Rosenberg ha producido remisiones largas en el 20 al 25 por ciento de los pacientes con esa enfermedad.
Más recientemente, el equipo se centró en un problema aún más difícil: los tumores en el sistema digestivo, incluyendo el colon y el páncreas, y en los ovarios, senos y otros órganos, que causan más del 80 por ciento de las 596.000 muertes por cáncer en Estados Unidos cada año.
Los investigadores analizan los tumores para hallar mutaciones (defectos genéticos que diferencian las células cancerosas de las normales). También estudian LITs, buscando células inmunes que pueden reconocer las mutaciones y por lo tanto atacar a las células cancerosas, dejando únicamente a las sanas.
La Sra. Ryan, de Rochester Hills, Michigan, Estados Unidos, tenía un cáncer de colon que se había extendido a sus pulmones a pesar de la cirugía, la quimioterapia y la radiación. Con pocas opciones, comenzó a estudiar los programas de investigación y se encontró con la investigación de los LITs en el Instituto Nacional del Cáncer. En diciembre de 2014, llamó al instituto, con la esperanza de unirse al estudio.
Pero se le dijo, basándose en sus escaneos y registros, que no tenía un tumor lo suficientemente grande como para producir LITs. Una enfermera de investigación sugirió que enviara su siguiente conjunto de escáneres ya que tal vez, mientras tanto, los tumores hubieran crecido. La Sra. Ryan tomó ese consejo, y quedó devastada al ser rechazada de nuevo.
«Estaba segura de que entraría», dijo Ryan. «Mi corazon se hundió».
El rechazo la dejó sollozando. Pero más tarde, ella y su esposo subieron las imágenes de los escáneres en el ordenador de casa, tomaron las imágenes de la pantalla y las medidas de un tumor de pulmón que parecían coincidir con los criterios del estudio, y los enviaron al instituto del cáncer. Ryan incluyó una educada nota pidiendo que, si su tumor no era apto, le explicaran el porqué.
«Yo estaba tratando de no sonar como una maníaca desesperada, pero lo cierto era que era una maníaca desesperada», dijo.
En marzo de 2015, fue aceptada. Si las capturas de pantalla fueron un factor decisivo no está claro. El Dr. Rosenberg dijo que el equipo había estado observando su progreso y la trajo tan pronto como identificaron tumores operables.
Un mes más tarde, los investigadores realizaron una cirugía, quitando varios tumores de pulmón para buscar LITs.
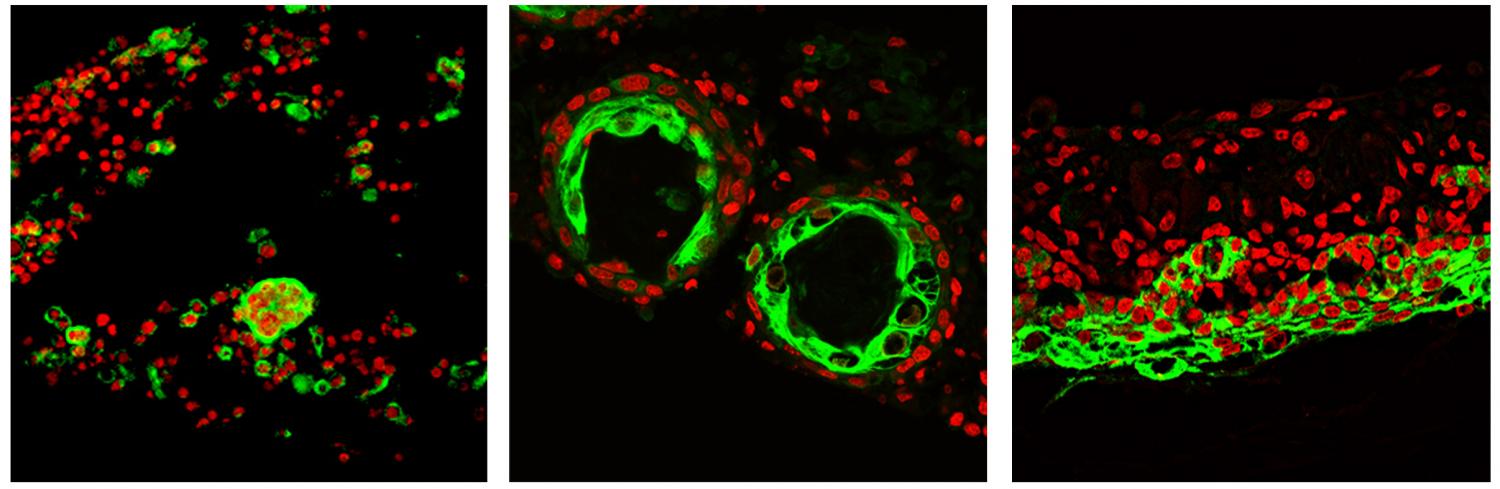
El tejido de la Sra. Ryan resultó ser una mina de oro médica. Tenía una mutación KRAS y sus LITs incluían células T asesinas que se cebaron en la mutación como si fueran misiles guiados. [Puedes leer aquí la importancia de las células T, en nuestra historia sobre cómo los tumores contienen su propia semilla de destrucción]
Sus células T fueron capaces de reconocer la mutación porque Ryan posee un tipo de tejido poco común, que es un rasgo genéticamente determinado. Como resultado, porta una cierta proteína en la superficie de sus células que juega un papel esencial en la visualización de la mutación KRAS para que las células que matan el cáncer puedan encontrarlas y atacarlas.
Lo mejor de todo, desde un punto de vista científico, fue que la mutación KRAS de la Sra. Ryan la comparten muchos otros pacientes con cáncer de colon y pancreático. Aquellos que comparten su tipo de tejido también pueden ser buenos candidatos para el tratamiento con LIT.
Los investigadores dicen que ahora tienen un plan que puede permitirles desarrollar tratamientos celulares para otros pacientes también. Las células T asesinas tienen moléculas superficiales llamadas receptores que se adhieren a las células mutadas, y puede ser posible diseñar genéticamente las células T de los pacientes para darles esos receptores y su capacidad de atacar el cáncer.
Para tratar a la Sra. Ryan, el equipo seleccionó un cultivo de LIT con altos niveles de células inmunitarias que atacaron específicamente su mutación, y multiplicaron esas células en el laboratorio para producir números enormes.
La Sra. Ryan recibió primero quimioterapia para eliminar la mayoría de sus glóbulos blancos y permitir que los LITs florecieran. Tras esto, más de 100 mil millones de LITs fueron liberados en su torrente sanguíneo a través de una vía intravenosa que tardó unos 20 minutos, según dijo. Alrededor del 75 por ciento eran las células T asesinas que se dirigieron a su mutación. También recibió interleucina-2, una sustancia que estimula las células T asesinas.
Antes de ser tratada, la Sra. Ryan tenía siete tumores en los pulmones. Durante los nueve meses siguientes, seis se encogieron y luego desaparecieron. El séptimo se encogió al principio, pero luego progresó. Para quitarlo, los cirujanos extrajeron el lóbulo inferior de su pulmón izquierdo.
Las pruebas del tumor extirpado explicaron por qué había resistido el tratamiento: había mutado y ya no llevaba el marcador del tipo de tejido que había permitido que las células T lo atacaran.
La capacidad del tumor de escapar de las células T revela un potencial punto débil en esta manera de dirigirse a una única mutación, dijo el Dr. Drew M. Pardoll, director del Instituto Bloomberg-Kimmel para la Inmunoterapia del Cáncer en la Escuela de Medicina de la Universidad Johns Hopkins. Se podría llamar al cáncer «versátil», dijo, «el tumor siempre parece encontrar un método alternativo».
Aun así, dijo que la investigación era «un paso real y sólido hacia adelante».
Hoy, la Sra. Ryan no tiene signos de cáncer.
«Me siento muy bien», dijo.
Pero recientemente, dos amigos murieron de cáncer de colon, dijo, y agregó: «Espero que todos los que lo necesiten puedan recibir este tratamiento, y que funcione».
Artículo original publicado en The New York Times. Revisado y traducido por ¡QFC!